Das Wichtigste über Brustkrebs
Wie kann ich meinen Befund verstehen?
Natürlich bin ich kein Mediziner, allerdings habe ich mich jetzt seit mehr als einem Jahr über das Thema Brustkrebs informiert, Fachbücher und -zeitschriften gelesen, Ärzte befragt und neueste Studien verfolgt. Deshalb möchte ich Dir auf dieser Seite kurz und verständlich das Wichtigste über Brustkrebs erklären, also wie du z.B. deine pathologischen Befunde „übersetzen“ kannst.
(folgende Zitate sind aus: Goldmann-Posch, Ursula u. Martin, Rita Rosa (5. Aufl. 2012): Überlebensbuch Brustkrebs. In Abstimmung mit international anerkannten Brustkrebs-Experten. Stuttgart: Schattauer.)
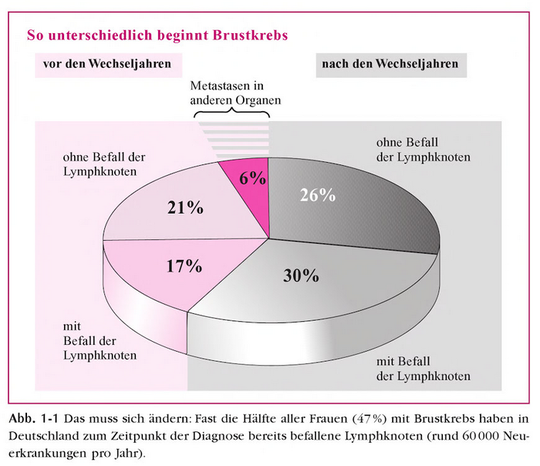
„Jährlich erkranken etwa 60.000 Frauen in Deutschland an Brustkrebs. Das Mammakarzinom ist damit die häufigste bösartige Erkrankung bei Frauen und kostet jährlich 20.000 Patientinnen das Leben. [....] Brustkrebs kann bei Erwachsenen in jedem Alter, in unterschiedlichen Stadien, Regionen und Formen auftreten." (S. 3f.)
„Krebs allgemein bedeutet, dass Körperzellen sich nicht mehr an die Wachstumsgesetze ihres ursprünglichen Gewebes halten. Sie teilen sich schneller und führen ein ‚Eigenleben‘, das sie befähigt, sich völlig unabhängig von ihrem ‚Muttergewebe‘ zu entwickeln und sich gegenüber ihren Nachbarzellen zerstörerisch zu verhalten. [...] Auch können sie den Ort ihrer Entstehung verlassen und in Blut- und Lymphbahnen einwandern (streuen). Durch diesen Trick besiedeln sie auch andere Organe und treiben dort als Tochtergeschwülste, so genannte Fernmetastasen, ihr Unwesen weiter.
Diese Eigensinnigkeit von Krebszellen hat zur Folge, dass sie sich in ihrem Zellstoffwechsel von gesunden Zellen unterscheiden- eine Tatsache, die sich einige bildgebende Untersuchungsmethoden (PET-CT, Szintigraphie[...]) zunutze machen, auch für Brustkrebserkrankungen.“ (S. 4)
Aber auch die Chemotherapie macht sich das schnelle Wachstum der Tumorzellen zunutze: Denn sie greift genau in der Zellteilung an. Es gilt also: Je schneller ein Tumor wächst, desto besser wirkt prinzipiell eine Chemotherapie.
Was können (NICHT müssen) Anzeichen von Brustkrebs sein?
- Schmerzen
- tastbare Veränderungen: Knubbel, Verhärtungen, Knoten, Schwellungen (auch in der Achselhöhle!!!)
- Vergrößerung einer Brust
- Orangenhaut, Rötungen, Entzündungen
- Dellen
- „Schlupfwarze“: Eine Brustwarze zieht sich ständig nach innen
- Austritt von Flüssigkeit (außerhalb der Stillzeit)
Risikofaktoren
- Genmutation: Vererbliches Brust- und Eierstockkrebsgen BRCA oder andere Genmutationen
- Mangelnde Bewegung und Übergewicht
- Alkohol und Nikotin
- ungesunde Ernährung (viel Fleisch, raffinierter Zucker, viel Fett, wenig Obst und Gemüse etc.)
- „Ältere“ Menschen (50 Jahre +)
- Hormone (Anti-Babypille, Hormone gegen Wechseljahresbeschwerden)
- Schmerzen
- tastbare Veränderungen: Knubbel, Verhärtungen, Knoten, Schwellungen (auch in der Achselhöhle!!!)
- Vergrößerung einer Brust
- Orangenhaut, Rötungen, Entzündungen
- Dellen
- „Schlupfwarze“: Eine Brustwarze zieht sich ständig nach innen
- Austritt von Flüssigkeit (außerhalb der Stillzeit)
Risikofaktoren
- Genmutation: Vererbliches Brust- und Eierstockkrebsgen BRCA oder andere Genmutationen
- Mangelnde Bewegung und Übergewicht
- Alkohol und Nikotin
- ungesunde Ernährung (viel Fleisch, raffinierter Zucker, viel Fett, wenig Obst und Gemüse etc.)
- „Ältere“ Menschen (50 Jahre +)
- Hormone (Anti-Babypille, Hormone gegen Wechseljahresbeschwerden)
Charakterisierung: Verschiedene Brustkrebsarten
Wichtig zu wissen ist, dass es nicht „DEN“ Brustkrebs gibt, sondern verschiedene Formen, die ganz unterschiedlich behandelt werden!
Feingeweblicher Typ (Brustkrebstyp im Allgemeinen)
- Nichtinvasive (In-situ) Karzinome
- Invasive Karzinome
„Damit besteht die Gefahr, dass Krebszellen in den Körper gestreut wurden, was letztlich zu Tochtergeschwülsten (Metastasen) führen kann. Deshalb sind die verschiedenen Arten von invasivem Brustkrebs systemische Erkrankungen, die nicht mehr nur auf die Brust allein beschränkt sind, sondern das gesamte Organsystem betreffen können.“ (S. 7f.)
„Ort“ von Brustkrebs
Sowohl die nichtinvasiven, als auch die invasiven Karzinome können ihren Ursprung an jeweils zwei „Orten“ haben:
- Duktales Karzinom: In den Milchgängen
- Lobuläres Karzinom: In den Drüsenläppchen
Sonderformen
- Inflammatorisches Karzinom: Eher selten; dieser Typ geht mit einer Entzündung einher. Die Brust kann geschwollen, gerötet, dellig oder erwärmt sein. Allerdings ist dies meist nicht schmerzhaft und unterscheidet sich somit von anderen Entzündungen.
- Paget-Karzinom
TNM-Klassifikation
(Quelle: www.mamazone.de/brustkrebs/diagnose-brustkrebs/charakterisierung/)
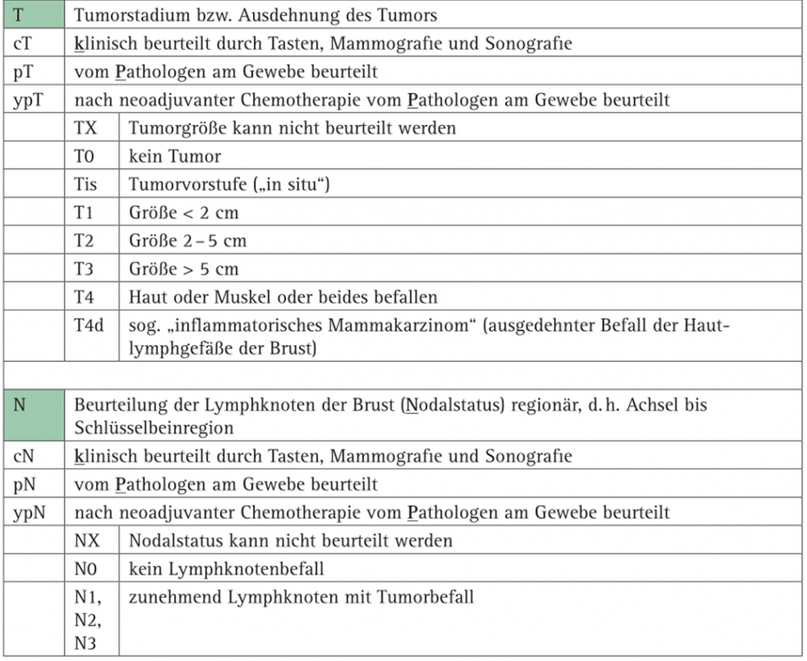
Die TNM-Klassifikation (Staging) gibt Auskunft über die Größe und Ausbreitung einer Tumorerkrankung. T steht dabei für Tumorgröße (T = Tumor, darauf folgt eine Zahl für die Größeneinteilung, immer bezogen auf die maximale Ausdehnung als Zuordnung zu einer bestimmten Gruppe), N für Lymphknoten (englisch Node, lateinisch Nodi) und M für Metastasen. Diese drei Parameter unterteilen sich folgendermaßen:
1. Tumorgröße
- Tx = Tumor, der nicht beurteilt werden kann
- T0 = sagt aus, dass es keine Anhaltspunkte für einen Tumor gibt
- T1 = erfasst Tumoren bis zu 2 cm
- T2 = 2 – 5 cm
- T3 = größer als 5 cm
- T4 = Tumor mit direkter Ausdehnung in der Nachbarschaft (Brustmuskulatur oder Haut) ohne Berücksichtigung der Tumorgröße selbst
2. Lymphknoten
Die regionären Lymphknoten einer Brust umfassen die Achsel-Lymphknoten derselben Seite und die Lymphknoten hinter dem Brustbein.
- Nx = die regionären Lymphknoten können nicht beurteilt werden
- N0 = kein Befall der Lymphknoten (= nodal-negativ)
- N1 = befallene, aber bewegliche Lymphknotenmetastasen in der Achselhöhle
- N2 = befallene, nicht bewegliche Lymphknotenmetastasen (miteinander verbacken)
- N3 = Lymphknoten hinter dem Brustbein befallen
3. Metastasen (= Tochtergeschwülste)
genauer Fernmetastasen in anderen Organen, aber auch in Lymphknoten, die nicht in die N-Gruppe fallen (bspw. unterhalb des Schlüsselbeins)
- MX = Suche nach Fernmetastasen noch nicht erfolgt
- M0 = keine Metastasen gefunden
- M1 = Fernmetastasen nachweisbar. Hier wird normalerweise noch die Lokalisation, Anzahl und Größe der Fernmetastasen angegeben.
Wie entstehen Metastasen?
-> www.curado.de/metastasen-brustkrebs-tumorzellen-31343/
Das Staging fasst die einzelnen Parameter der TNM-Klassifikation zu einer Gesamtbewertung des Schweregrads der Erkrankung zusammen. Die Einteilung der Stadien geht von 0 (geringer Schweregrad) bis IV (hoher Schweregrad).
Grading
(Quelle: www.mamazone.de/brustkrebs/diagnose-brustkrebs/charakterisierung/)
Tumorzellen sind nichts anderes als entartete „normale“ Körperzellen. Die Zellen verändern (differenzieren) sich dahingehend, dass sie sich zunehmend stärker vermehren und somit der Tumor wuchert.
Das Grading bezeichnet den Grad der Differenzierung, also der Unterschiedlichkeit der Tumorzellen vom umliegenden gesunden Gewebe. Dies stellt ein Maß für den Grad der Bösartigkeit des Tumors dar. Man teilt das Grading in drei Stufen ein, je höher die Stufe ist, desto mehr weicht das Tumorgewebe vom normalen Brustdrüsengewebe ab.
G1 = hoch differenziert (also den „gesunden“ Zellen noch relativ ähnlich und wenig aggressiv im Wachstum, somit „gering bösartig“)
G2 = mäßig differenziert
G3 = niedrig differenziert (also völlig entartet und stark wuchernd); Studien haben einen Zusammenhang zwischen dem Grading und dem biologischen Verhalten eines Tumors nachgewiesen – ein G3-Tumor wächst rascher und ist aggressiver als ein G1-Tumor
Hormonrezeptoren
(Quelle: www.mamazone.de/brustkrebs/diagnose-brustkrebs/charakterisierung/)
Rezeptoren sind Bindungsstellen auf oder in Zellen, über die Signale von außen in die Steuerungszentrale der Zelle vermittelt werden. Wie normale Brustdrüsenzellen haben auch die daraus entstandenen Krebszellen oft Rezeptoren für die weiblichen Hormone Östrogen und Progesteron. Das bedeutet, dass ihr Wachstum durch diese Hormone gefördert wird.
Etwa 70 – 80 Prozent aller Brustkrebspatientinnen haben einen hormonrezeptorpositiven Tumor, jedoch in unterschiedlich stark ausgeprägter Form. Der Nachweis der Menge an Hormonrezeptoren erfolgt üblicherweise durch Anfärbung des Gewebepräparates. Zeigen mindestens 10% der Zellen eine Färbereaktion für Hormonrezeptoren, so gilt der Tumor als eindeutig hormonempfindlich bzw. hormonrezeptorpositiv. Doch auch ein Brustkrebs mit geringerem Anteil an Hormonrezeptor-positiven Zellen kann in gewisser Weise auf eine antihormonelle Therapie ansprechen (ab 1 Prozent der Tumorzellen).
Immune Reactive Score (IRS)
Jenseits der Angabe des Prozentsatzes gefärbter Zellen kann das Testergebnis der Hormonrezeptorbestimmung auch durch den so genannten Immune Reactive Score (IRS) ergänzt werden. Das ist ein Zahlenwert von 0 – 12. Nur ein IRS von 0 wird als hormonrezeptornegativ gewertet. Ein IRS von 1 stellt ein fragliches Ergebnis dar und sollte wiederholt werden, ab einem IRS von 2 geht man von einem hormonrezeptorpositiven Tumor aus.
In den Befunden werden die Rezeptoren abgekürzt mit
- ER für Östrogenrezeptor (engl. Estrogene receptor)
- PR für Progesteronrezeptor
Diese Einteilung ist sehr wichtig für die Planung der Behandlung. Bei hormonempfindlichen Tumoren lässt sich mit verschiedenen antihormonell wirksamen Medikamenten die Hormonbildung oder die Hormonwirkung und damit das Wachstum der Krebszellen unterdrücken. Der Grad der Hormonempfindlichkeit gilt heute als ein entscheidendes Kriterium für die Wahl der adjuvanten Therapie – also der medikamentösen Therapie nach der Operation. Somit ist der Hormonrezeptor-Status ein wichtiger Prognosefaktor – je mehr hormonsensible Zellen der Tumor hat, desto günstiger ist der Krankheitsverlauf.
Die Nachweismethode ist allerdings verschiedenen Einflüssen unterworfen, die ein (inter-) national einheitliches und gerade bei niedrigen Mengen von Hormonantennen nicht zwingend eindeutiges Ergebnis beeinträchtigen können. Die eingesetzten Geräte, verwendete Antikörper zum Anfärben und die Vorbereitung des Gewebes können Auswirkungen auf die Beurteilung haben. Um die vorliegende Fehlerquote von geschätzten 20 Prozent zu verbessern, wurden durch die Fachgesellschaften ASCO (American Society of Clinical Oncology) und CAP (College of American Pathologists) 2010 eine eigene Leitlinie veröffentlicht.
HER2-Rezeptoren
(Quelle: www.mamazone.de/brustkrebs/diagnose-brustkrebs/charakterisierung/)
Heutzutage werden in der Pflichtuntersuchung auch die so genannten HER2-Rezeptoren untersucht. Das sind Bindungsstellen für Wachstumsfaktoren, die die Krebszelle zur Teilung antreiben. Es hat sich gezeigt, dass das vermehrte Vorhandensein von HER2-Rezeptoren mit einem ungünstigeren, aggressiveren Verlauf der Erkrankung und einem erhöhten Risiko für Metastasen einhergeht. In diesen Fällen kann es sinnvoll sein, die HER2-Rezeptoren zu blockieren und damit den Wachstumsreiz wegzunehmen. Für eine Anti-HER2-Behandlung stehen der Antikörper Trastuzumab (Herceptin®) und der Tyrosinkinase-Hemmer Lapatinib (Tyverb®) zur Verfügung.
Überblick über die Klassifikation
Quelle: Patientenratgeber zu den AGO-Empfehlungen 2017
Molekulare Subtypen
(Quelle: https://mammamia-online.de/brustkrebs/brustkrebsbehandlung/prognostische-und-praediktive-faktoren/)
Je nach Art und Struktur des Tumors wird das Mammakarzinom in verschiedene molekulare Subtypen eingeteilt:
Die Gruppe der luminalen Karzinome ist die größte Gruppe von Mammakarzinomen. Sie sind durch Hormonrezeptor-Positivität charakterisiert, wobei sich mehrere Untergruppen mit unterschiedlich starker Östrogenrezeptor-Ausprägung darstellen lassen.
Die Untergruppe der Luminal-A-Karzinome, die sich durch eine starke Ausprägung des Östrogenrezeptors und Progesteronrezeptors an der Zelloberfläche und somit durch eine besonders gute Prognose auszeichnet, ist am besten charakterisiert. Meist sind diese Tumoren gut differenziert (G1) verbunden mit geringer Wachstumsgeschwindigkeit und entsprechend geringer Aggressivität. Die Prognose dieser Tumoren ist im Vergleich zu den anderen Subtypen mit Abstand am besten.
Die Luminal-B-Karzinome sind im Gegensatz dazu zwar ebenfalls Hormonrezeptor positiv, jedoch zumeist nur gering. Verglichen mit Luminal-A-Typen sind Luminal-B-Tumoren aggressiver, weisen ein geringeres Ansprechen auf antihormonelle Therapie auf und haben eine schlechtere Prognose.
Die „basal-like“ Karzinome zeigen oft weder Östrogenrezeptor- und Progesteronrezeptor-noch HER2-Aktivität. Sie werden heutzutage als „triple-negative“ Mammakarzinome bezeichnet. Diese Tumoren sind meist schnellwachsend und mit einer ungünstigen klinischen Prognose einhergehend.
Bei den HER2-positiven Karzinomen ist ein Wachstumsfaktor auf der Zelloberfläche vermehrt vorhanden. Diese Tumoren zeichnen sich ebenfalls durch einen aggressiven Verlauf aus. Seit einigen Jahren bestehen aber für diese Art von Brusttumoren zielgerichtete Therapiemöglichkeiten, die zu sehr guten Heilungsverbesserungen beitragen können.